

Artículos de Reflexión
Independencia de los comités de ética en investigación en salud, un análisis reflexivo*
Independence of ethics committees in health research, a reflexive analysis
Independência dos comitês de ética em pesquisa em saúde, uma análise reflexiva
Independencia de los comités de ética en investigación en salud, un análisis reflexivo*
Revista Colombiana de Bioética, vol. 14, núm. 1, 2019
Universidad El Bosque
Recepción: 03 Octubre 2018
Aprobación: 05 Diciembre 2018
Resumen: Los errores históricos en investigación médica llevaron al mundo a la creación de los comités de ética en investigación en salud (CEI), organizaciones pluri y multidisciplinarias conformadas por profesionales de variadas competencias, especialidades y formas de pensamiento, cuya función es evaluar proyectos de investigación y su ejecución, con independencia para garantizar la protección de los participantes e integridad científica. El presente artículo realiza una reflexión sobre la independencia de los comités, que se fundamenta en las categorías independencia, libertad y autonomía, en los principios bioéticos de Beauchamp y Childress, de Maliandi y Thüer aplicados a los CEI y publicaciones que han tratado el tema. Sobre la independencia de los comités, se concluye su importancia, la cual está relacionada con los miembros de los CEI, investigadores, financiadores, entes reguladores, e instituciones a las que pertenecen los CEI —educativas, de salud o centros de investigación públicos y privados—, con metas asociadas a investigaciones, publicaciones y contratos para evaluación de proyectos. Si bien es cierto que hay compromiso institucional de respaldo a la independencia de los CEI, es necesario revisar cómo funciona en la realidad, cómo se relaciona con dilemas bioéticos, cómo se articula con los principios de respeto a la autonomía–individualidad, justicia–universalidad, no maleficencia–conservación y beneficencia–realización con la ética convergente y cuál es el concepto de expertos que han investigado sobre el particular. Conclusión: En la actualidad no es posible garantizar la independencia de los CEI, para lo que se deben definir medidas y estrategias adicionales que la fortalezcan.
Palabras clave: comités de ética en investigación, ética, independencia, libertad, autonomía, ética basada en principios, bioética.
Abstract: The historical errors in medical research led the world to create research ethics committees in Health (REC), pluri and multidisciplinary organizations conformed by professionals with variate skills, specializations and forms of thinking, oriented to evaluate research projects and follow-up its develop, with independence, focused to guarantee subject's protection and the safety, and scientific integrity. This article reflects about committee’s independence, supported on categories independence, freedom and autonomy, Beauchamp and Childress's bioethics principles, Maliandi and Thüer, applied to REC and related publications. Regarding the independence of the committees, it's important, and its related to REC members, researchers, sponsors, regulatory entities, and institutions to which the REC belong —educational, health organizations and governmental and private research centers—, with goals associated with research, publications and contracts to project's assessments. While it is true there is institutional commitment to support the REC's independence, its necessary review how it really works, how its relate to bioethics dilemmas, how it's articulated with the principles of respect for the autonomy-individuality, justice-universality, non-maleficence-conservation and, beneficence-realization with the convergent ethics and the concept of experts who have researched about the subject. Conclusion: At present, it is not possible to guarantee the REC's independence, for these reasons, should be defined as additional measures and strategies to strengthen its independence.
Keywords: research ethics committees, institutional review boards, ethics, independence, freedom, autonomy, principle-based ethics, bioethics.
Resumo: Os erros históricos na pesquisa médica forçaram o mundo a criar Comitês de Ética em Pesquisa em Saúde (CEP), que são organizações multidisciplinares conformado por profissionais de variadas habilidades, especialidades e modos de pensar, cuja função é avaliar projetos de pesquisa, e sua execução, independentemente, para garantir a proteção dos participantes e a integridade científica. Este artigo reflete sobre a independência dos comitês, com base nas categorias independência, liberdade e autonomia nos princípios bioéticos de Beauchamp e Childress, de Maliandi e Thüer, aplicados ao CEP e publicações que abordaram o tema. Quanto à independência dos comitês, conclui-se a sua importância, relacionada aos membros do CEP, pesquisadores, financiadores, entidades reguladoras e instituições pertencentes ao CEP — centros de pesquisa educacionais, de saúde ou públicos e privados —, com metas associadas pesquisas, publicações e contratos para avaliação de projetos. Embora seja verdade que existe um compromisso institucional real de apoiar a independência do CEP, é necessário rever a forma como funciona na realidade, no que se refere aos dilemas bioéticos, articulados com os princípios do respeito à autonomia-individualidade, justiça-universalidade, não-maleficência - conservação e beneficência-realização com convergência ética e com o conceito de especialistas que investigaram o assunto. Conclusão: Atualmente não é possível garantir a independência do CEP, para o qual devem ser definidas medidas e estratégias adicionais para fortalecer a independência das CEP.
Palavras-chave: comitês de ética em pesquisa, comitê de revisão ética, ética, independência, liberdade, autonomia, ética baseada em princípios, bioética.
El
escritor sólo puede interesar a la humanidad cuando en sus
obras se
interesa por la humanidad.
Fuente: Miguel
de Unamuno
Introducción
Los Comités de Ética en Investigación (CEI) son organismos que hacen parte del sistema de ciencia y tecnología mundial, especialmente en salud, los cuales juegan un papel fundamental en la evaluación y seguimiento de los aspectos bioéticos de los proyectos de investigación, con el fin de garantizar la protección de los sujetos y la integridad científica, principios no siempre respetados por los investigadores, como lo ha demostrado la historia. La independencia es una característica necesaria para que los CEI ejerzan cabalmente su papel en bioética, la cual, si no se comprende, puede verse afectada en la interacción con otros actores del sistema, como investigadores, financiadores y entidades patrocinadoras.
Para entender mejor los CEI, como comités de bioética y su independencia, es indispensable hacer una distinción entre ética y bioética, la primera imposible de concebir hoy en día sin la segunda, como lo afirma Juliana González (2017, pp. 103-104). Este concepto surgió como respuesta a las trasformaciones que se dieron en el mundo por las revoluciones y los avances científicos y tecnológicos, que han planteado temas y dilemas no vistos antes en las esferas biológica, biomédica, biogenética, biotecnológica y ecológica, que requieren cambios de paradigmas que tocan lo ético, moral y cultural, con una modificación de la ética tradicional y la forma de ver el vivir y el morir.
Desde la antigüedad, la humanidad se ha preocupado por realizar investigaciones relacionadas con la salud y la medicina. Las cuales con frecuencia implicaban procedimientos que ponían en riesgo la integridad y salud de los sujetos, centradas más en los resultados que en los medios, lo que las convirtió en una preocupación de la ética desde la época de Hipócrates. Sin embargo, los desarrollos tecnológicos, científicos y sociales exigieron que se replanteara, por lo que surgió la ética biomédica (Beauchamp y Childress, 1999, p. 1), como respuesta a diversos problemas éticos con profundas repercusiones sociales y políticas a mediados del siglo XX (Maliandi y Thüer, 2008, p. 7).
Paralelamente a los sucesos históricos de la ética en la investigación en salud, surge el término bioética, mencionado por primera vez a principios del siglo XX por el teólogo luterano alemán Fritz Jahr en dos artículos, en los que hace referencia a la relación ética entre el hombre, los animales y las plantas, por lo que define bioética como “la ciencia del mundo “físico” de los seres vivos y sus interrelaciones” (Boccardo Rojas, 2016, p. 12); concepto propuesto como una extensión del imperativo de Kant a todas las formas de vida, incluidos los animales y las plantas (Sass, 2007).
La Organización de las Naciones Unidas para la Educación, la Ciencia y la Cultura (UNESCO), (2005, p. 9) indica que la bioética surge como un movimiento social a mediados del siglo XX, complemento de la ética profesional, para resolver problemas complejos, por dilemas producto de decisiones que nos pueden llevar a consecuencias con resultados moralmente aceptables para unos, e inaceptables para otros.
En 1970 el bioquímico y oncólogo norteamericano Van Rensselaer Potter, acuña el término bioética, el cual usa en el artículo “Bioethics, the science of survival”(Hottois, 2007), para hacer referencia al progreso de la ciencia y la tecnología, la cual considera interdisciplinaria. Potter (1970) (como se citó en Hottois, 2007, p. 15), menciona que la bioética es interdisciplinaria, próxima a la filosofía social, la política y la ética ambiental, con un objetivo relacionado con el conocimiento:
La bioética, como yo la considero, se esforzaría por engendrar una sabiduría, un saber relacionado con la manera de utilizar el conocimiento para el bien social, sobre la base de un conocimiento realista de la naturaleza biológica del hombre y del mundo biológico. (como se citó en Hottois, 2007, p. 15)
Gilbert Hottois (2007, p. 26) en el libro ¿Qué es la bioética?, luego de analizar la evolución de la palabra y sus antecedentes propone la siguiente definición corta, que relaciona con la investigación y desarrollo (IyD):
la bioética cubre un conjunto de investigaciones, de discursos y de prácticas, generalmente pluridisciplinarias y pluralistas, que tienen como objeto aclarar y, si es posible, resolver preguntas de tipo ético suscitadas por la IyD biomédicos y biotecnológicos en el seno de sociedades caracterizadas, en diversos grados, por ser individualistas, multiculturales y evolutivas. (2007, p. 26)
En los Diálogos Nacionales sobre Ética de la Investigación. Memorias 2013-2014, Ovalle (2015, pp. 76-81) hace una diferenciación entre ética y bioética para los CEI: la Ética, se relaciona con aspectos jurídicos y deontológicos; la Bioética, introduce la reflexión, revisa consecuencias, trata de prevenirlas y busca subsanarlas.
La UNESCO (2005, pp. 7-10), basada en los antecedentes y la evolución de las ciencias y tecnología en salud, así como de la bioética, menciona cómo los errores históricos en investigación científica en salud llevaron al mundo a la creación de los CEI como organizaciones independientes, hechos entre los que se destacan:
• los experimentos en campos de concentración Nazi, con múltiples sacrificios humanos, objeto de los juicios de Nuremberg, con múltiples condenas (Kim, 2012;Resnik, 2018);
• el estudio de Tuskegee, 1932-1972, que incluyó enfermos con sífilis no tratados cuando se disponía de penicilina (National Commission for the Protection of Human Subjects of Biomedical and Behavioral Research, 1979; Resnik, 2018);
• los experimentos biológicos japoneses en la Segunda Guerra Mundial, en los que infectaban seres humanos en la Unidad 731, entre otras (Kim, 2012);
• el estudio de Willowbrook, 1956-1980, en el que infectaron con hepatitis a niños con problemas cognitivos (Yan y Munir, 2004);
• el experimento de la obediencia de Stanley Milgram, en 1961-1962 en la Universidad de Yale, en el cual se engaño a los participantes, que creían inflingir dolor a terceros al seguir las instrucciones de los investigadores (Haslam, Loughnan, y Perry, 2014);
• el experimento en el Jewish Chronic Disease Hospital en 1963, donde inyectaban células de cáncer hepático a pacientes debilitados sin la enfermedad para comprobar si la adquirían (Aidenbaum, 2011);
• las preocupaciones científicas relacionadas con la investigación en quimeras genéticas y tecnología recombinante por los riesgos para la humanidad, que generaron la reunión de Asilomar II en 1975 (Mukherjee, 2017);
• lista que continúa hasta nuestra época con casos de fraude científico, como los de Haruko Obokata que publicó datos falsos sobre investigación con células pluripotenciales (Sugawara et al., 2017), entre otros.
Las investigaciones cuestionadas generaron códigos, normas estándares internacionales y legislación local para regular la investigación, en los cuales se incluyen a los CEI y se resalta la independencia como una característica necesaria. De estos se resaltan:
• el Código de Nuremberg, el cual propone principios para garantizar los derechos de los sujetos en la investigación (Shuster, 1997);
• la Declaración de Helsinki en 1964, con recomendaciones para guiar la investigación en seres humanos (AMM, 1964). La cual, en la revisión realizada por la Asociación Médica Mundial en 1975, en el numeral 2 indica que los proyectos deben ser revisados por comités independientes, lo que constituye una de las primeras referencias a los CEI y su independencia (AMM, 1975);
• el informe Belmont, en los Estados Unidos, producto del cuestionado estudio de Tuskegee, documento que regula la investigación en seres humanos, especifica los tres principios básicos de investigación en ética biomédica —respeto por las personas, beneficencia y justicia—, así como la participación de los CEI en la evaluación de los proyectos de investigación (National Commission for the Protection of Human Subjects of Biomedical and Behavioral Research, 1979);
• las pautas del Consejo de Organizaciones Internacionales de las Ciencias Médicas (CIOMS), publicadas en 1982 conjuntamente con la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS), que establecen cómo los principios éticos deben guiar las investigaciones con seres humanos (Weil Parodi, 2015), que en la versión 2016, Pauta 23, hace referencia a las funciones y labor de los CEI, que incluye las opiniones independientes (CIOMS, 2016);
• propuesta de las normas de Buenas Prácticas Clínicas en Investigación (BPC) por la OMS, publicado en 1995, con 14 principios, de los cuales, el 5 trata sobre los CEI, donde define que deben ser independientes. De estas cabe destacar que tiene como uno de sus más importantes pilares la ética en investigación (World Health Organization (WHO), 2002);
• las Conferencias Mundiales de Integridad en Investigación, la más reciente en Amsterdam 2017 (Steneck, Mayer, Anderson, y Kleinert, 2017). Lo anterior, sumado a una creciente legislación local a nivel mundial, que incluye normas sobre los CEI y su independencia.
De acuerdo con lo expuesto, la tesis que se analiza parte de la independencia de los CEI como una característica fundamental para garantizar que se cumpla con los objetivos de proteger a los individuos que participan en las investigaciones y propender por su beneficio. La cual puede no cumplirse completamente, debido a variables, dilemas y conflictos presentes entre los diferentes actores de los proyectos de investigación, lo que nos invita a una reflexión sobre su existencia.
1. METODOLOGÍA
El presente artículo tiene como objetivo analizar y reflexionar sobre la independencia de los Comités de Ética en Investigación (CEI), característica esencial de estas organizaciones. Para ello, se realizará: 1) definición y análisis de las categorías independencia, libertad y autonomía, descritas como sinónimos; 2) revisión de cómo los principales organismos internacionales, relacionados con investigación en salud y bioética, conciben los comités; verificación de la visión de los CEI en Colombia, a través de las principales disposiciones legales en materia de ética e investigación en salud; y la exploración de las definiciones de los CEI por autores reconocidos, con un enfoque hacia su independencia; 3) análisis de la independencia, desde la perspectiva del principialismo de Beauchamp y Childress; 4) un abordaje del concepto desde la propuesta de ética convergente y principios bioéticos de Ricardo Maliandi y Óscar Thüer; y 5) un contraste con estudios y reflexiones sobre la independencia de los CEI. El análisis reflexivo sobre la independencia de los CEI se lleva durante el desarrollo de cada uno de los temas relacionados y se refuerza en la discusión.
Durante la reflexión se debe entender como CEI, un comité de bioética, específicamente uno de los cuatro tipos definidos por la UNESCO (2006, pp. 7-8), denominación igualmente utilizada por organizaciones internacionales, nacionales y expertos.
2. RESULTADOS - REFLEXION
2.1 INDEPENDENCIA, LIBERTAD Y AUTONOMÍA
Inicio con la definición de tres palabras con un significado profundo, que, como menciona “SSC BOOKNEWS (1981), Las cosas grandes tienen nombres sencillos, como vida y muerte, guerra y paz, o alba, día, noche, amor, hogar” (Day, 1995, p. 153). En nuestro caso, independencia, libertad y autonomía son grandes conceptos con palabras sencillas, descritas como sinónimos, cuya comprensión da más fuerza a la reflexión de lo que debe ser la independencia de los CEI y su real aplicación en la práctica.
2.1.1 Independencia
Es nuestro término central, que, de acuerdo con el Diccionario de la Lengua Española, se define como:
Cualidad o condición de independiente […], Libertad, especialmente la de un Estado que no es tributario ni depende de otro […] Entereza, firmeza de carácter […] independiente […] Que no tiene dependencia, que no depende de otro. […] autónomo. […] Dicho de una persona: Que sostiene sus derechos u opiniones sin admitir intervención ajena. (Real Academia Española, 2001b, p. 1266)
El Diccionario de Filosofía (Ferrater, 1964a, p. 928), en la definición de independencia, nos redirecciona a la palabra oposición(Ferrater, 1964b, pp. 335-336). Concepto definido desde la lógica y la metafísica. Desde la lógica, expresa que hay independencia si una proposición es verdadera y la segunda puede ser verdadera o falsa, o la primera falsa y la segunda verdadera o falsa. Desde el punto de vista metafísico, el autor la explica como una relación entre realidades contrarias.
Otro diccionario especializado, el Latinoamericano de Bioética, muestra usos relevantes del término al tratar: 1) los valores éticos, sobre los que menciona que para hablar de valor se deben separar las cualidades valiosas del ser, en forma independiente de él mismo (González, 2008b, p. 129); 2) la ponderación de principios éticos, ejercicio en el que los principios de justicia y no maleficencia son superiores jerárquicamente a los de autonomía y beneficencia, porque obligan con independencia a la opinión de las personas (Vázquez, 2008, pp. 171-172); 3) la bioética de los derechos humanos puntualiza que estos muestran independencia de la moral religiosa (J. Tealdi, 2008a, p. 179); 4) el consentimiento y la voluntad, que relaciona con independencia, libertad y espontaneidad, la opción de elegir, sin coacción (Wierzba, 2008, p. 220); 5) la dignidad humana, análisis en el que indica que según Kant, la autonomía de la voluntad en el ser pensante debe ser independiente del mundo sensible (J. Tealdi, 2008b, p. 276); 6) los sistemas de revisión de ética en la investigación, en la que especifica que en los procesos de evaluación de los proyectos de investigación los miembros de estos organismos deben ser independientes de autoridades gubernamentales, instituciones y no tener conflictos de interés para garantizar su buen funcionamiento (Fortes, 2008, p. 364); y 7) las característica de los CEI (Vidal, 2008, p. 368), en las que incluyen la independencia, para llevar de forma transparente sus funciones, la cual deben definir desde el inicio.
De los conceptos anteriores, retomo la independencia como estar libre de intervenciones externas, lo que permite actuar, opinar y deliberar sin presión, de forma espontánea, que fomenta la expresión de los valores éticos, sin coacción, un valor en pro de la protección de los sujetos en la investigación. La independencia hace que los CEI desarrollen plenamente sus funciones, como lo indica Fortes y Vidal. Aquí la cuestión es ¿hasta dónde la independencia de los CEI es real?
2.1.2 Libertad
Es un término que para el propósito del actuar y deliberar de los CEI es sinónimo de independencia, como se puede concluir al revisar las diferentes definiciones a continuación.
La libertad es definida por el Diccionario de la Lengua Española como:
Facultad natural que tiene el hombre de obrar de una manera o de otra, y de no obrar, por lo que es responsable de sus actos […]. Falta de sujeción y subordinación […]. Prerrogativa, privilegio, licencia […]. Condición de las personas no obligadas por su estado al cumplimiento de ciertos deberes […]. Exención de etiquetas […] de pensamiento. f. Derecho de manifestar, defender y propagar las opiniones propias. (Real Academia Española, 2001b, pp. 1372-1373)
Ferrater, en el Diccionario de Filosofía (Ferrater, 1964b, pp. 49-50), nos señala que es un concepto usado desde los griegos en filosofía para referirse a posibilidades de autodeterminación, elección, de actuar de manera voluntaria y espontánea, sin interferencias, bajo contextos personales, públicos, sociales y morales. En latín, libert, que significa libre, no ser esclavo, persona con el espíritu activo, que se refería a los jóvenes como la capacidad de asumir responsabilidades. Según el autor, esta se puede clasificar como: 1) natural, ligada al destino; 2) política y social, concebida como autonomía e independencia, lo que no implica evadir la ley; y 3) personal, que igualmente señala autonomía e independencia.
Igualmente, la obra (Ferrater, 1964b, pp. 50-55) nos menciona las concepciones de Platón y Aristóteles, que la relacionó con autonomía, en la que se combina el orden natural y el moral. El natural, como la capacidad del hombre de realizar acciones voluntarias, y el moral, como la posibilidad de realizar acciones morales sin coacción. Por otra parte, desde el pensamiento cristiano, desde San Agustín, es relacionada con la presencia Divina y la gracia, que incluyó el libre albedrio con una orientación hacia el bien. Santo Tomás la relaciona con una concepción intelectualista de querer y rehusar algo. Spinoza y Leibniz indican que es seguir la propia naturaleza; Kant afirma que es una cuestión moral no física; Hegel la concibe como la libertad de la idea, como autoliberación; Moore propone que es no estar constreñido o coaccionado, lo que permite la elección; Jaspers la concibe como libre albedrío; y Hartmann expone que rechaza la libertad legal porque carece de sentido propositivo, que puede ser positiva cuando no se limita a sí misma, y rechaza la voluntad ligada a la libertad.
En el Diccionario Latinoamericano de Bioética el término es citado como sinónimo de independencia cuando revisa los conceptos de: 1) consentimiento y voluntad (Wierzba, 2008, p. 220), que implica independencia de decisión y espontaneidad; 2) dignidad humana (J. Tealdi, 2008b, p. 276); 3) la revisión ética de la investigación (Fortes, 2008, p. 364); 4) los CEI (Vidal, 2008, p. 368) y su independencia; y 5) ética y política (Garrafa, 2008, p. 532), sección en la que trata la emancipación como libertad, liberación, independencia, logro de dominio sobre sí.
El concepto de libertad, definido por los diccionarios generales y los especializados, se adecua de forma clara a la independencia que se espera de los CEI como característica fundamental, dado que implica la posibilidad de elección voluntaria y espontánea de realizar acciones morales sin coacción, no subordinación a otros para actuar con responsabilidad, con autonomía, para tomar las opciones que más se adecuen a la esencia de quien decide, que en el caso de los comités están orientadas a las mejores decisiones bioéticas, guiadas por el respeto a la vida y la dignidad del ser humano. Estas definiciones nos permitirán establecer y analizar con mayor claridad si los CEI son independientes en la práctica, como lo recomiendan todas las disposiciones y normas internacionales de investigación.
2.1.3 Autonomía
La autonomía es definida por el Diccionario de la Lengua Española (Real Academia Española, 2001a, p. 252) como la condición por la cual no se depende de otro para ciertas cosas; potestad de los estados para regirse por normas y leyes propias; y el máximo recorrido o tiempo que puede durar un vehículo o máquina en funcionamiento, sin necesidad de adicionarle combustible, sobre lo cual podemos hacer una analogía con organizaciones como los CEI, a las que se les permite ser autónomas en un contexto tiempo-espacio definidos.
Este concepto, la autonomía, es definida en el Diccionario de Filosofía (Ferrater, 1964a, p. 161) como una realidad regida por una ley propia. Esta se puede entender desde el sentido a) ontológico, que indica que algunas esferas de la realidad son independientes de otras; b) ético, que afirma que las leyes morales son autónomas cuando tienen su propio fundamento, para lo que cita a Kant, que propone que la voluntad constituye una ley por sí misma, si un acto es regido por fuera de la voluntad se considera coacción externa no moral, mientras que la libertad de la voluntad es una moral auténtica.
El Diccionario Latinoamericano de Bioética analiza el concepto de autonomía desde las siguientes perspectivas: 1) comunitarismo-individualismo (Donda, 2008, p. 21), que afirma que la autonomía desde lo individual puede ir en contra de los intereses colectivos; 2) Dignidad humana (J. Tealdi, 2008b, p. 275), que trata la autonomía como autoestima, autorrespeto y libertad de elección, en la que se critica la pretensión de reemplazar la concepción de dignidad humana por respeto a la autonomía, y retoma la autonomía (González, 2008a, p. 277) para ubicarla como un componente importante de la dignidad con la igualdad y el respeto; 3) Integridad (J. Tealdi, 2008c, p. 334), sección en la que aclara que el respeto por la autonomía no es sinónimo de dignidad humana, porque no necesariamente al respetar decisiones autónomas se respeta a todos.
La autonomía, como sinónimo de independencia y libertad, aplicada al funcionamiento de los CEI, incluye la no dependencia de otros, la autogestión, regirse por normas específicas propias que, para el caso, son las de la bioética, con fundamento moral, sin coacción externa. Este concepto está alineado con lo mencionado para la independencia y la libertad, el cual es efectivamente esencial en los CEI, que es necesario y complejo de garantizar, dada la complejidad del sistema de ciencia y tecnología.
2.1.4 Algunas reflexiones sobre las categorías
Las tres categorías anteriores dan una gran orientación y conceptos relevantes para hablar de la independencia de los CEI, una característica fundamental que deben tener para garantizar cabalmente la protección de los participantes en las investigaciones en salud y la integridad científica. Esta independencia es un valor, que significa que no se admite la intervención ajena, la dependencia de otro, la subordinación —a autoridades, instituciones y poderes que generen conflictos de intereses—, sin coerción externa, lo cual permite que se delibere y actúe con voluntad, libertad, autonomía y espontaneidad. Lo anterior no implica evadir la ley ni las normas, significa proceder bajo fundamentos propios con responsabilidad, y orientación hacia el bien y respeto de la dignidad humana. El cumplimiento parcial o no cumplimiento de lo expuesto, significa una fractura de la independencia que debe ser corregida.
Kant nos ayuda a comprender el concepto de independencia en su obra “Respuesta a la pregunta: ¿qué es ilustración?” (Jaramillo, 1994, p. 7), en la que afirma que la ilustración hace referencia al momento en que el hombre deja la minoría de edad, una minoría voluntaria, de decisión propia, que consiste en la dependencia del otro, de la conducción del otro, lo cual es causado por pereza o cobardía, por lo que se permanece en un estado de confort a gusto; alcanzar la mayoría de edad implica atreverse a pensar por sí mismo —¡Sapere aude!—. Para el caso de los CEI, la independencia es la mayoría de edad, es decidir, sin tener dependencia de otros, incluida la que se puede tener respecto de normas o reglas de buenas prácticas clínicas, las cuales deben adaptarse a un contexto y una situación determinada a la hora de decidir. Por tanto, es deseable que los comités vayan más allá de la verificación de normas y realicen un análisis bioético profundo.
2.2 COMITÉS DE ÉTICA EN INVESTIGACIÓN E INDEPENDENCIA
La UNESCO (2005, pp. 12-16) define los Comités de Bioética como organismos multi y pluridisciplinarios, conformados por un grupo de personas que se encarga de revisar las dimensiones éticas de las ciencias de la salud, las ciencias biológicas y políticas de salud innovadoras, que abordan temas normativos que contrastan con costumbres y valores relacionados con la vida, la salud, la enfermedad y la muerte, desde lo ético, moral, jurídico, económico, las ciencias biológicas y de la salud, para analizar disposiciones y acciones a tomar, dirigidas al respeto de los derechos humanos, la defensa y apoyo a la libertad de las personas y el reconocimiento de la dignidad de los pacientes, para asesorar en la toma de decisiones a profesionales de la salud, instituciones, entes que toman y formulan políticas y los que las gestionan, con resultados que son producto del trabajo de equipo de los miembros de estas organizaciones, con independencia.
Las ocho variables que sustentan los comités de bioética, propuestas por el teólogo Richard McCormick (UNESCO, 2005, pp. 14-16), son: 1) la complejidad de los problemas y dilemas bioéticos; 2) la diversidad de opciones que ofrece el grupo multidisciplinario; 3) la protección de las instituciones de salud y centros de investigación; 4) el tipo de juicios en los que se basan las decisiones clínicas para lograr decisiones clínicas acertadas desde lo bioético; 5) la creciente importancia de la autonomía del paciente, que puede generar conflicto entre las perspectivas y valores de él y de los investigadores; 6) la cada vez mayor relevancia que se da a temas económicos en un medio con recursos limitados, donde toma relevancia el principio de justicia; 7) la relación de las convicciones y normas religiosas con relación a la práctica profesional; y 8) cómo se ven afectadas las decisiones científicas por diversos actores, que deben ser tomadas a la luz de las normas, con frecuencia desconocidas por las partes relacionadas. Estas variables generan interacciones que pueden generar conflictos bioéticos, los cuales se analizan con mayor detalle al revisar la independencia de los CEI bajo el principialismo y la ética convergente.
De acuerdo con la UNESCO en la Guía N°1 Creación de comités de bioética(2005, pp. 21,22) y la Guía N°2 Funcionamiento de los comités de bioética: procedimientos y políticas(2006, pp. 7-9), hay cuatro tipos de comités de bioética, como se muestra en la figura 1: 1) Comités de carácter normativo y consultivo (CNC), que definen políticas científicas y de salud para los ciudadanos; 2) Comités de asociaciones médicas de profesionales de la salud (AMP), los cuales buscan establecer pautas y guías idóneas para orientar las prácticas de los profesionales en la atención y manejo de personas; 3) Comités de ética asistencial/hospitalaria (CEH), que velan por mejorar la atención a los pacientes en instituciones hospitalarias y servicios de salud en general; y 4) Comités de Ética de la Investigación (CEI), cuyo objetivo es proteger los sujetos incluidos en las investigaciones científicas clínicas, biológicas básicas, epidemiológicas, farmacológicas, genéticas y conductuales. Estos últimos son los que nos ocupan en el presente artículo de reflexión, sobre el que se revisa la independencia de estos.
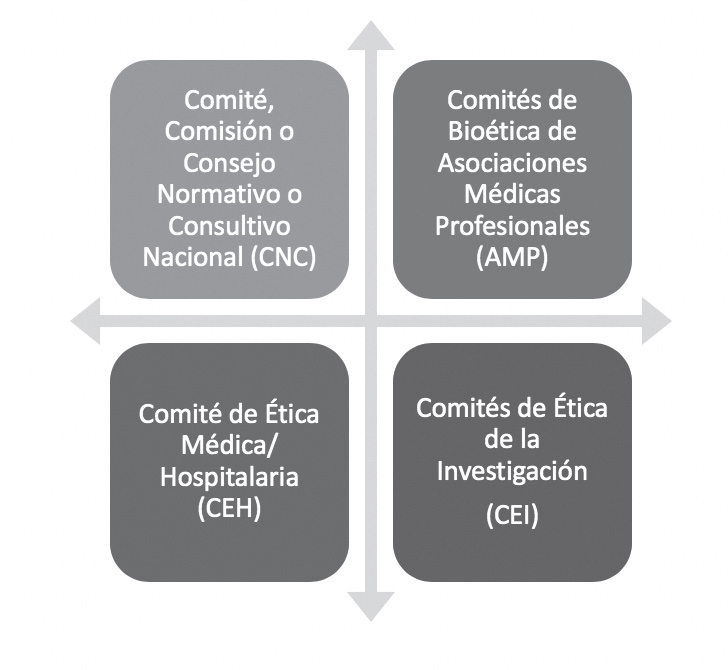
2.2.1 Comités de Ética en Investigación (CEI)
Los CEI en salud son organizaciones independientes, constituidas por profesionales de la salud y miembros que no son de la salud, cuyo objetivo es proteger a los individuos participantes en investigaciones en salud, garantizar el respeto de los derechos humanos y la dignidad humana, y procurar el bienestar de los sujetos en los estudios. Para esto, deben velar por que se cumplan las disposiciones éticas internacionales como la Declaración de Helsinki, las del Consejo de Organizaciones Internacionales de Ciencias Médicas (CIOMS), las regulaciones de Buenas Prácticas Clínicas y la legislación sobre investigación en cada país, con el cumplimiento de los principios éticos básicos del informe Belmont —respeto a la autonomía, beneficencia y justicia— y el principio de no maleficencia (Riba y Peñataro, 2013, p. 116).
La Organización Panamericana de la Salud (OPS) y la Organización Mundial de la Salud (OMS) en la publicación Pautas y orientación operativa para la revisión ética de la investigación en salud con seres humanos, definen los CEI en el glosario de la siguiente manera:
Comité de ética de la investigación (CEI): También conocido como consejo de revisión ética, comité de revisión ética, comité de ética en investigación humana o junta de revisión institucional. Grupo de personas que abordan la revisión de los aspectos éticos de los protocolos de investigación en seres humanos, aplicando los principios éticos acordados. (OPS y OMS, 2012, p. 41)
Por otra parte, la Organización Mundial de la Salud (OMS) en 2009 (p. 11), en la publicación Research ethics committees. Basic concepts for capacity-building, explica que los CEI son organizaciones que revisan los estudios con seres humanos para asegurar que cumplan con las guías éticas aceptadas local e internacionalmente, monitorean los estudios desde su inicio, hacen seguimiento y vigilancia luego de la finalización de estos. Los comités tienen autoridad para aprobar, rechazar o suspender estudios, así como solicitar modificaciones que consideren necesarias. La principal responsabilidad del CEI es proteger a los potenciales participantes en la investigación, con la verificación de los potenciales riesgos y beneficios para la comunidad en la que se realiza el estudio.
En Colombia, los CEI están reglamentados por las Resoluciones 8430 de 1993 de investigación en salud (Ministerio de Salud, 1993) y 2378 de 2008 de investigación con medicamentos en seres humanos (Ministerio de la Protección Social, 2008). La Resolución 2378 de 2008, en su glosario, define el Comité de Ética Institucional como una:
Organización independiente integrada por miembros médicos, científicos y no científicos cuya responsabilidad es garantizar la protección de los derechos, seguridad y bienestar de los seres humanos involucrados en un estudio por medio de, entre otras cosas, la revisión, aprobación y revisión constante del proyecto de estudio y enmiendas de la documentación y el consentimiento informado de los sujetos del estudio. (Ministerio de la Protección Social, 2008)
La Resolución 2378 y su anexo técnico (2008) establece que las instituciones donde se realice investigación en humanos deben tener un CEI independiente, con un manual de procedimientos específico que establezca la existencia de un miembro independiente a la institución del comité y la opción de participación de invitados independientes en las sesiones, así como mecanismos de auditorías independientes a los estudios clínicos.
Las Resoluciones 8430 y 2378 (Ministerio de la Protección Social, 2008;Ministerio de Salud, 1993) facultan a los CEI para: Aprobar los proyectos de investigación en seres humanos y el consentimiento informado; hacer seguimientos en estudios con riesgo mayor que el mínimo; verificar y archivar los documentos de soporte de las investigaciones; recibir y controlar reportes de eventos adversos; suspender o cancelar la investigación en caso de eventos que comprometan la seguridad de los sujetos; realizar visitas de sedes donde se realizan las investigaciones para constatar el cumplimiento del protocolo; evaluar y aprobar las hojas de vida de los investigadores; atender visitas de evaluación por parte de entes de control; exigir y verificar informes de finalización de las investigaciones. De estas funciones y actividades, se concluye la necesidad de la autonomía y trabajo con libertad de los CEI, especialmente, para la toma de decisiones relacionadas con el inicio, seguimiento y finalización de estudios.
Con respecto a la independencia, la Resolución 2378 de 2008 (Ministerio de la Protección Social, 2008), en su anexo técnico, establece que los CEI deben tener como mínimo 5 miembros, con balance de sexo, que deben ser multidisciplinarios, con mínimo un miembro no científico, un médico y un miembro independiente de la institución donde se realizará el estudio, lo que ayuda a la búsqueda de su autonomía, sin que esto garantice totalmente su independencia.
Maya define el comité de ética en investigación como:
Organismo de carácter dialógico, plural e interdisciplinar, encargado de evaluar, en forma independiente y autónoma, los proyectos de investigación que involucren seres humanos y que se pretendan realizar en un ámbito determinado, con el fin de garantizar que se respeten los derechos y el bienestar de los seres involucrados en investigaciones. (Maya, 2013, p. 7)
Ovalle (2015, pp. 76-81) resalta que los CEI trascienden los aspectos operativos y de funcionamiento, en donde el sujeto es plural y donde se buscan consensos pragmáticos que eviten las votaciones, que no solo aprueban las investigaciones, sino que también son responsables del seguimiento de los procesos para garantizar la protección de los sujetos, la legalidad y legitimidad de estos.
En 2017, Ovalle, en la publicación Investigación clínica multinacional: hegemonía que amenaza el carácter bioético en Comités de Ética en Investigación, en la que realiza un análisis hermenéutico, indica e identifica para legitimar el papel de los CEI las categorías “independencia, deliberación, multidisciplinariedad y participación de la comunidad” (p. 53). En ese artículo, presenta la definición de CEI que se enseña a continuación, en la que cita a la UNESCO:
El CEI se considera una comisión que supervisa y vela por la calidad de la investigación en sujetos humanos y la protección de los mismos. Es primordial para que sean legítimos6, que se vele por un espíritu bioético, que entre otras cosas es posible si se garantiza “la independencia de sus miembros” (UNESCO, 2005, p. 53)
Hottois (2007, pp. 37-38), al hacer una revisión de los comités de bioética, desde la “distinción entre la ética y la política” (pp. 37,38) en la definición de los CEI, resalta la independencia como una de sus características centrales, lo cual les permite expresarse con libertad y autonomía en lo bioético:
Un comité de ética es en realidad un comité de expertos, no democráticamente elegidos, organizados por mecanismos de designación complejos definidos por lo político y que goza, en principio, de una gran independencia con respecto a éste; esta independencia le permite a cada miembro expresarse libremente según su conciencia. La heterogeneidad de las disciplinas y de los intereses hace que se trate de un comité de expertos muy especial, porque sus miembros sólo tienen en común alguna familiaridad con ciertos asuntos de dimensión ética nacidos de la IyD biomédicos. Las únicas virtudes comunes son esta sensibilidad y este interés éticos. Pero la exigencia pluralista conduce a que la calidad y el contenido sean diferentes en cada miembro. (pp. 37-38)
En la Declaración de Helsinki (DH), adoptada por la 64ª Asamblea General en Fortaleza, Brasil, octubre 2013, promulgada por la Asociación Médica Mundial (AMM, 2013), el numeral 23 desarrolla lo correspondiente al título Comités de ética en investigación, el cual indica que los protocolos de los estudios deben ser enviados a los CEI para revisión y aprobación, antes del inicio de la investigación. Asimismo, que los investigadores tienen la obligación de suministrar la información solicitada y que no pueden hacer cambios o enmiendas al protocolo sin su aprobación. Igualmente, la DH establece que los CEI tienen derecho a controlar los estudios en curso y recibir un resumen de resultados y conclusiones al final del estudio.
Lo anterior, con el fin de garantizar la protección de los participantes en las investigaciones, basados en las leyes, normas y reglamentos de cada país, sin que se incumplan los principios establecidos en la DH. Para lograr esto, la DH (AMM, 2013) menciona que los CEI deben estar calificados, ser transparentes en su funcionamiento y ser independientes de investigadores, patrocinadores y cualquier influencia, característica que permite lograr sus objetivos bioéticos.
La OPS y la OMS (2012, pp. v-vi) definen para la investigación en seres humanos 10 pautas: una para el sistema de revisión ética de la investigación; cinco para las entidades que establecen los CEI; dos para los miembros de los comités; una para la secretaría, personal y administración; y una para los investigadores. De estas, la cuarta pauta es sobre la independencia de los comités, la cual menciona que las políticas y reglas que rigen los CEI deben establecer mecanismos que garanticen la independencia y evitar presiones e influencias en sus decisiones. Por ello, se debe estipular que: 1) alguno de los miembros no pertenezca a la entidad patrocinadora; 2) los investigadores, patrocinadores y financiadores no deben estar presentes durante la toma de decisiones; 3) las directivas de la institución a cargo del comité no pueden hacer parte del mismo, ni presidirlo; 4) los miembros deben estar protegidos de represalias; y e) que los miembros se abstengan de participar en la revisión de protocolos en los que ellos y sus familias tengan conflicto de interés. Con estas pautas, la OPS y la OMS promueven la autonomía de los CEI, las cuales, si son cumplidas a cabalidad, permiten se delibere y decida con libertad sobre proyectos de investigación. Sin embargo, es importante considerar que aún si se cuenta con normas respaldadas por organismos internacionales que protejan la independencia, esta no se puede garantizar totalmente y puede ser vulnerada.
La UNESCO (UNESCO, 2006, pp. 14-15) señala que la credibilidad de los CEI, por parte de investigadores, instituciones y la comunidad, se adquiere con hechos que reflejen la seriedad de los procesos, la forma como se analizan los proyectos, la responsabilidad, transparencia, competencia y actualización de los miembros del CEI. De igual forma, con un manejo administrativo y presupuestal sólido, todo enfocado en un objetivo, la protección de los participantes en las investigaciones, para evitar daños físicos, psicológicos y de la identidad personal. Sobre el particular, se deduce que la independencia de los CEI es decisiva en su credibilidad, característica que incide en cómo se llevan los procesos, las decisiones, acciones y la calidad de los conceptos emitidos, lo cual es percibido por todos.
2.2.2 Algunas reflexiones sobre los CEI y su independencia
El conocimiento y claridad de las Declaraciones, normas y recomendaciones de organismos internacionales como la UNESCO, la OMS, la OPS y la AMM, las disposiciones legales y lo publicado por expertos, nos permiten entender la importancia de la independencia de los CEI y sus limitaciones, dado que no es posible garantizarla totalmente.
De las definiciones y análisis presentados sobre los CEI, es de anotar que, directa o indirectamente, se incluye la independencia, categoría explícita en las definiciones y abordajes de Riba-Peñataro, Maya, Ovalle, Hottois, la DH, la OMS y la Resolución 2378 de Colombia, característica fundamental de los CEI, necesaria para que cumplan con su función misional de protección de los participantes en las investigaciones.
La autonomía de los comités puede verse comprometida en regiones con un limitado número de investigadores, patrocinadores, instituciones involucradas en investigaciones, como lo es el caso de Latinoamérica, especialmente en países pequeños y en desarrollo, así como en sitios con sobreoferta de comités, que permiten a investigadores o patrocinadores cambiar de CEI cuando tengan desacuerdos con los conceptos o decisiones tomadas.
Igualmente, la relación laboral de los miembros del CEI con las instituciones responsables de los mismos, hace que pueda comprometerse su independencia, aun cuando este punto esté contemplado en las políticas de los comités avaladas por la entidad, lo cual dependerá de la madurez de las directivas y el respaldo que les den a estos lineamientos. El mecanismo de elección de los miembros del comité marca un cierto tipo de dependencia, si es un nombramiento no democrático, como lo señala Hottois, es hacia los que hacen la elección; si es democrático, como lo proponen algunas líneas de bioeticistas, es hacía los electores, lo que nos expresa que no hay una independencia absoluta.
El otro extremo que se puede dar es que exista una autonomía mal interpretada, que se convierta en un autoritarismo del comité, que frene procesos de investigación, por extralimitación de sus competencias bajo el pretexto de la independencia, por lo que se deben definir mecanismos de apelación o de segundas instancias, así como la participación de organismos estatales de control.
2.3 PRINCIPIALISMO E INDEPENDENCIA
Los principios básicos de ética biomédica, basados en “juicios ponderados de la moral común y la tradición médica” (Beauchamp y Childress, 1999, pp. 33-34), son cuatro grupos de principios morales, que constituyen guías generales para aplicar a casos concretos. Los cuales son pragmáticos y dirigidos a una bioética que podemos extrapolar por analogía a los CEI como organismos, como si fueran aplicados a un individuo, que para el caso es el comité, con funciones y acciones que debe ejecutar completamente para lograr sus objetivos fundamentales de protección de los sujetos.
Los cuatro grupos de principios son:
• Respeto por la autonomía, del griego autos —propio— y nomos —regla— (Beauchamp y Childress, 1999, pp. 113-123). Es una norma que acepta la toma de decisiones de un individuo competente bajo libertad e independencia, sin limitaciones ni controles, la cual contempla la negativa en el tiempo; es decir, la opción de retractarse de la decisión inicial. En los CEI, como organismos, este principio implica que no deben tener una subordinación con otras instancias, ni depender de otros organismos, lo cual garantiza que deliberen y actúen con libertad y convicción de procurar lo mejor para todas las partes interesadas. Por otra parte, el proceso de rendición de cuentas ante los entes reguladores se relaciona con la verificación del cumplimiento de la normatividad legal y operativa, lo que incluye un respaldo y respeto real a la autonomía del comité. Este es el principio que más se debe analizar al hablar de la independencia de los CEI, porque sin autonomía no puede hablarse de independencia.
• No maleficencia, busca no causar daño, agravio o perjuicio de manera intencional (Beauchamp y Childress, 1999, pp. 179-185), lo que incluye no generar dolor, la muerte, incapacidad, ofensas o privar a otros de los bienes, por lo cual se debe aplicar el criterio del debido cuidado. Este principio puede ser aplicable a todos los involucrados en las investigaciones —sujetos, investigadores, instituciones participantes y patrocinadores—; es decir, a todos los que podrían ser dañados con decisiones o acciones de las investigaciones. Dentro del grupo de principios, el de no maleficencia fortalece la argumentación de la necesidad de independencia de los comités, al sustentar como objetivo primordial no generar daño. Sin embargo, puede ser distorsionado cuando hay conflictos de intereses con instituciones participantes y cuando ciertas decisiones pueden generar perjuicios a financiadores, investigadores y entidades, producto de la suspensión de investigaciones o exigencias que impactan en tiempo y costo los estudios. Por lo cual, lo más recomendable es tener como prioridad a los sujetos en la investigación, la comunidad y el medio ambiente.
• Beneficencia, se relaciona con bondad, misericordia, caridad, altruismo y humanidad (Beauchamp y Childress, 1999, pp. 245-257). Es el principio que promueve la protección de los derechos de otros, prevenir el daño, eliminar condiciones que generen prejuicio a los demás e impedir el peligro. Lo cual debe ser la orientación de toda investigación en salud, dirigida a la prevención y manejo de enfermedades, a evitar complicaciones y la muerte, así como procurar el bienestar y calidad de vida de los individuos, principal argumento para defender la independencia y libertad de los comités, que buscan el beneficio de los participantes en las investigaciones, que debe ser mucho mayor que el riesgo. Es importante tener en cuenta las expectativas de beneficio que tienen los pacientes por su participación en los ensayos clínicos, que puede distorsionar su autonomía a la hora de decidir el ingreso al estudio, con la generación de conflictos entre principios. Como se mencionó en la definición de autonomía, la beneficencia está vinculada a la voluntad, que no es completa sin la moral, orientada a la dignidad humana, a la bondad, al bien, a una libertad o independencia dirigida a la beneficencia. Por otra parte, la beneficencia se debe reflejar en el aporte que la investigación le hace a la comunidad científica y a la sociedad. Este principio no se debe confundir con beneficio de patrocinadores o instituciones, el cual, igualmente, se debe respetar, sin detrimento del bien hacía los sujetos.
• Justicia, según Beauchamp y Childress (1999, pp. 311-315), apela a la igualdad, al equilibrio, a la justa proporción, a la distribución equitativa, al beneficio de la mayoría, la cual es un principio de jerarquía superior que debe primar sobre aquellos de carácter individual, en el que “los iguales deben ser tratados igualmente y los desiguales deben ser tratados desigualmente” (p. 313). Lo que se explica con los principios materiales de justicia, que indican que a cada quien por igual, según la necesidad, esfuerzo, mérito y contribución. En los CEI la justicia puede ser vulnerada cuando se ejercen presiones por los intereses particulares de instituciones, con relación jerárquica, entes financiadores o grupos de pacientes, con interés de reclutamiento competitivo, coberturas diferenciales de eventos adversos según región, inclusión o exclusión diferencial de pacientes de determinados grupos sociales, étnicos o institucionales, lo que afecta la independencia del proceder del comité al analizar el principio de justicia.
Además de los principios, Beauchamp y Childress (1999, p. 35) proponen tres tipos de reglas que definen el actuar en bioética, las cuales, desde el presente análisis, soportan la autonomía de los CEI, dado que se debe procurar con libertad y sin presión que estas se cumplan: 1) sustantivas, que incluyen veracidad, confidencialidad e intimidad; 2) de autoridad, asociadas con la toma de decisiones, estrechamente relacionadas con la independencia, porque los comités son la autoridad para aprobar las investigaciones, hacer seguimientos y suspender estudios en caso necesario; por otra parte, estos organismos no deben estar subordinados a actores del proceso; y 3) procedimentales, que contemplan asignación de recursos, manejo y flujo de información, reglas que pueden ser presionadas por financiadores, reglas o la aplicación de normas como las de Buenas Prácticas Clínicas (BPC) que, si bien es cierto que tienen como uno de sus pilares la ética en investigación, podrían llegar a comprometer la independencia de los CEI, al regular la investigación bajo principios que pueden estar alineados con intereses de entes certificadores de BPC o patrocinadores (Ovalle, 2017, pp. 61-62).
Los dilemas bioéticos, en general, incluidos aquellos que se generan en investigación, surgen cuando hay conflictos entre principios, como la primacía de la beneficencia sobre la autonomía, y de dilemas, en donde la justicia puede comprometer la beneficencia y la autonomía, entre otros, por lo que en los CEI se debe tener claridad sobre cómo proceder para deliberar de la mejor forma, especialmente cuando se presentan estos conflictos.
Con el fin de tomar las mejores decisiones en materia bioética y moral, Beauchamp y Childress (1999, pp. 24-31) indican que para resolver conflictos entre principios, estos deben ser definidos claramente según el caso particular, mediante la especificación —al dar detalle y contenido a cada enunciado general—, y la ponderación de normas o principios. Esta última incluye las siguientes condiciones: 1) las razones que justifiquen una norma que se impone sobre otra, deben ser superiores a las de la infringida; 2) existen motivos morales que justifican la infracción; 3) no hay alternativas preferibles moralmente; 4) la infracción escogida es la más leve; y, 5) intentar minimizar los efectos de la infracción. Para una adecuada aplicación de la especificación y la ponderación, estos ejercicios deben ser realizados por los CEI con independencia, que permite utilizar estas herramientas de deliberación de manera clara.
Los principios de ética biomédica son una guía práctica para que los comités puedan proceder sin desviarse de su objetivo rector de protección de los sujetos, sin detrimento de los otros agentes. El análisis y revisión de los principios que aplican a cada proyecto de investigación debe ser realizado por los miembros de los comités, con completa libertad y autonomía, lo que sustenta la importancia de los CEI.
2.4 PRINCIPIOS BIOÉTICOS DE MALIANDI Y THÜER E INDEPENDENCIA
Si bien es cierto que los principios propuestos por Beauchamp y Childress son una muy buena guía, la aplicación y manejo de estos no es suficiente y nos podemos quedar cortos al hacer una reflexión bioética integral. Por ello, se debe recurrir a otros enfoques bioéticos, pragmáticos y filosóficos que nos permitan tener una visión de los dilemas y la conflictividad en bioética desde diferentes ángulos.
Con el fin de lograr una mayor comprensión de la independencia de los CEI no se puede dejar de recurrir a la ética convergente, que la analiza desde la conflictividad y la convergencia (Maliandi y Thüer, 2008, pp. 7-11), con un enfoque bioético, entendido como aquel que incluye la investigación médica y el cuidado de la salud, que contempla los conflictos como la interrelación de variables que determinan la complejidad en lo biológico y lo social, lo que denominan divergencia, con su contraparte la armonía, que inhibe la conflictividad, la que denominan convergencia.
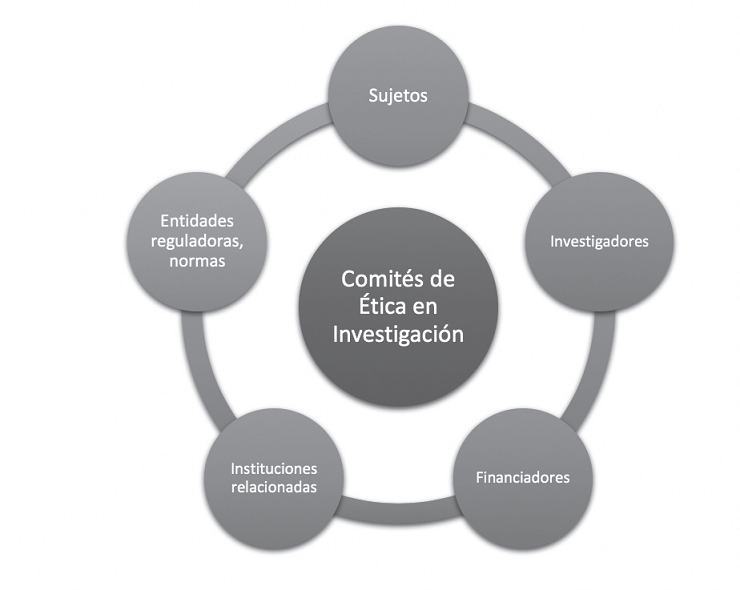
Para entender mejor estos conceptos, es importante analizar los CEI como parte de un sistema, con los siguientes componentes: 1) sujetos; 2) investigadores; 3) financiadores; 4) instituciones relacionadas —como universidades, hospitales, centros e institutos de investigación—; 5) entes reguladores —normas—; y 6) Comités de Ética en Investigación. Elementos cuyas relaciones pueden generar conflictos que afecten la independencia de los CEI, lo cual podremos entender mejor al analizar la conflictividad (ver figura 2).
La ética convergente (Maliandi y Thüer, 2008, pp. 115-147) tiene, igualmente, cuatro principios cardinales que guían el rumbo, homologables con los de Beauchamp y Childress: 1) Universalidad —Justicia—; 2) Individualidad —Autonomía—; 3) Conservación —No maleficencia—; y 4) Realización —Beneficencia—. Estos principios cardinales son articulados por los autores con la conflictividad, la cual se resume en seis conflictos, que se relacionarán con la independencia de los CEI (ver figura 3):
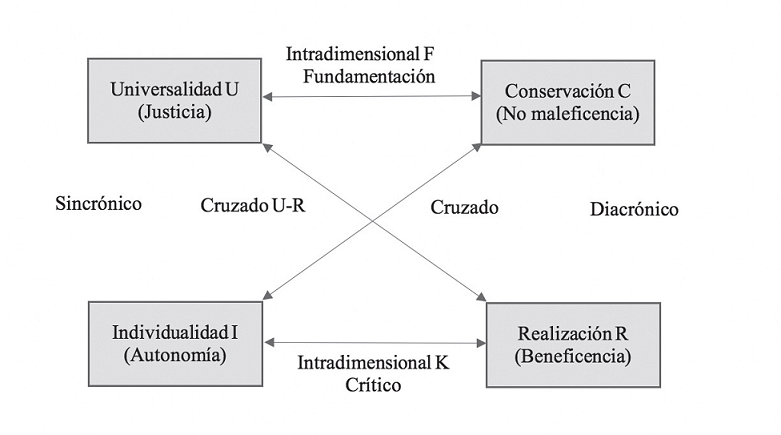
• Sincrónico, entre justicia y autonomía. Conflicto en el que los CEI deben analizar en los proyectos de investigación la justicia, en términos de selección equitativa de sujetos de los diferentes grupos, distribución de beneficios y la autonomía de los pacientes para ingresar; la cual puede verse afectada por inclusión de personas de grupos vulnerables o enfermos graves. En estos casos, los patrocinadores y entidades de las que depende el CEI pueden llevarlos a tomar decisiones con argumentos de limitaciones presupuestales y la necesidad de realizar la investigación, que en algunos casos llevan a restricción de beneficios —como suspensión de tratamientos experimentales efectivos luego de finalizar la investigación—, la propuesta de mecanismos de selección, rápidos y económicos —calificados de eficientes—, con inclusión de personas vulnerables en los estudios, cuando se puede distorsionar la autonomía, como en el caso de enfermos graves. Lo anterior es un ejemplo de cómo podría afectarse la independencia de los comités.
• Diacrónico, conflicto entre no maleficencia y beneficencia, en el que los CEI deben analizar con toda libertad los riesgos de hacer o no hacer, entre autorizar o suspender estudios, divergencia que fortalece los argumentos para que estos organismos actúen con autonomía a favor de los sujetos. Sobre este aspecto, las instituciones, financiadores o los investigadores potencialmente pueden ejercer presión sobre los CEI y limitar su autonomía ante el riesgo de suspensión de estudios, con consecuencias económicas y no cumplimiento de metas de publicación, aun cuando esto signifique mayor riesgo de daño a los pacientes. Como ejemplo de este conflicto está la promesa a las personas con enfermedades crónicas o incurables de beneficios de cura o mejoría producto de investigaciones clínicas, lo que puede hacer que los sujetos e investigadores pierdan el sentido de la conservación, principio de Maliandi y Thüer que se homologa al de no-maleficencia, lo cual hace que los pacientes se expongan a riesgos elevados de eventos adversos graves. Igualmente, puede suceder lo contrario, que por exceso de precauciones se prive a las personas de beneficios terapéuticos brindados por los estudios.
• Intradimensional (F) o de fundamentación, conflicto entre justicia y no maleficencia, con predominio de lo colectivo sobre lo individual. Por ejemplo, cuando se solicita aprobación de investigaciones de gran impacto colectivo, bajo el principio de universalidad o justicia, sin garantía de suficientes medidas o cobertura a los pacientes contra daños —pólizas de seguros económicas, con limitaciones—, lo que muestra que a veces lo considerado más justo puede causar daño, evitar que este se prevenga o se mitigue, con frecuencia por presupuesto. Por otra parte, como lo afirma Adorno, la conservación toma una importancia que prevalece sobre lo colectivo, el respeto por la vida prima (Maliandi y Thüer, 2008, p. 136), divergencia que permite que los comités deliberen a favor de los sujetos con libertad, aun cuando se tengan presiones relacionadas con temas presupuestales o de resultados.
• Intradimensional (K) o crítico, que plantea conflictividad entre autonomía y beneficencia, en el que los CEI con independencia deben obrar en favor del beneficio, sin que se dejen afectar por presiones sociales, religiosas, políticas o administrativas. Con frecuencia hay estudios que ofrecen beneficios a pacientes, tales como curas o control de enfermedades crónicas graves, que hacen que pierdan su autonomía y deseen participar en estos estudios, sin considerar riesgos y costos. Esta pérdida de la autonomía también puede afectar a los comités, que en defensa del beneficio a pacientes, investigadores o instituciones aprueban estudios, con distorsión de la independencia, al dejarse llevar más por el corazón que por la razón.
• Cruzado, con conflicto entre la autonomía y la no maleficencia. Ocurre cuando hay distorsión de la autonomía bajo el argumento de mitigar un daño, lo cual podría interferir en la libertad de deliberación de los CEI, influenciada por una sobrevaloración de riesgos que hace que no se aprueben proyectos de investigación que pueden ser de gran importancia para la ciencia o la medicina. En contraste con lo anterior, el uso indebido de la autonomía por parte de los pacientes, especialmente de aquellos con enfermedades renales o de grupos étnicos especiales que generan presiones sobre los comités en forma directa o indirecta, a través de la comunidad o entes de control, bajo argumentos de riesgo o no maleficencia, hacen que estos organismos pierdan autonomía y rechacen investigaciones que pueden ser de gran trascendencia para la ciencia, la sociedad y los mismos pacientes.
• Cruzado, con conflicto entre la justicia y beneficencia, el cual, con frecuencia, se da cuando hay recursos limitados que restringen el acceso de los sujetos a las investigaciones y los beneficios que se pueden derivar de ellas, por lo que se generan reducciones importantes del número de personas admitidas y el tiempo de estudio. Lo anterior, genera suspensiones tempranas de investigaciones que demuestran beneficios para los pacientes, sin que se continúen tratamientos que han dado buenos resultados en enfermos, a quienes se les descontinúan las terapias. Este tipo de situaciones pueden afectar la autonomía de los CEI, a través de presiones por parte de los investigadores o entidades relacionadas, bajo argumentos de costos y viabilidad de las investigaciones. Para mitigar el problema de continuidad de tratamientos experimentales que han mostrado beneficio a los pacientes que han participado en los estudios, luego de la finalización de estos, se deben realizar acuerdos al inicio de las investigaciones, en donde se dejen claros estos aspectos y no se generen expectativas que luego no puedan cumplirse por temas de costos, regulaciones legales locales o disponibilidad de terapias experimentales.
Esta reflexión sobre la autonomía bajo la ética convergente es un ejemplo de cómo los conflictos entre principios bioéticos pueden influir en la independencia de los CEI, normalmente por presiones generadas por investigadores, patrocinadores e instituciones relacionadas y los sujetos que participan en las investigaciones, las cuales con frecuencia son indirectas, a través de argumentos que modifican la percepción del riesgo o el beneficio por parte de los comités, lo que sustenta la importancia de la independencia. Para fortalecer la autonomía y libertad de los CEI, en la toma de decisiones y la deliberación, se deben aplicar estrategias como la capacitación en el análisis y manejo de conflictos bioéticos, la discusión de casos que hayan generado dudas y conflictos en las deliberaciones, para hacer conscientes sesgos que pueden surgir en la presentación de un proyecto de investigación, los cuales pueden afectar la independencia.
2.5 PUBLICACIONES SOBRE INDEPENDENCIA EN LOS COMITÉS DE ÉTICA EN INVESTIGACIÓN
A continuación, como complemento de lo que se ha analizado, se revisan algunos estudios y publicaciones seleccionadas, que tratan directa o indirectamente la independencia de los CEI en salud, como un sustrato importante para la reflexión.
En la obra española Luces y sombras en la investigación clínica, en el capítulo La labor del CEI en la investigación clínica, los autores (Riba y Peñataro, 2013) resaltan que la independencia de los CEI está relacionada con la composición estructural y el juicio de los miembros, que puede comprometerse con los conflictos de intereses, entendidos como una influencia de intereses secundarios —económicos, personales—, posiciones intelectuales, especialmente las publicadas o divulgadas, que pueden interferir sobre los intereses primarios —seguridad y bienestar de los sujetos—. Igualmente, Riba y Peñataro expresan que son conscientes de que difícilmente los CEI son independientes en la realidad, por la posibilidad de existencia de conflictos de intereses evidentes y ocultos, el vínculo de los miembros del comité con la institución —normalmente laboral o contractual—, los investigadores, así como la influencia de las entidades de control, a lo cual, en línea con lo que se ha analizado, se pueden incluir la influencia de los patrocinadores de investigaciones y de posiciones religiosas, políticas o sociales de los miembros que pueden sesgar decisiones.
En 2017 Ovalle (pp. 54-55) publica los resultados del estudio hermenéutico que realizó sobre investigación clínica multinacional y los CEI, en el que analiza la categoría de independencia como un elemento clave en la legitimización de los comités, que aclara son de dos tipos para el caso analizado, los CEI y el Comité Independiente de Monitoreo de Datos. Con relación a la independencia de los CEI destaca: 1) el deber de la evaluación de los estudios clínicos con imparcialidad, con garantía de no permitir presiones externas; 2) la exigencia de un miembro externo a la institución; 3) el presidente debe velar por la independencia; 4) la independencia de las auditorías y del auditor que controla el cumplimiento de las normas de buenas prácticas clínicas (BPC) en los ensayos clínicos —sobre lo que menciona un problema, que el auditor es independiente de la agencia reguladora, pero es contratado por el promotor, lo que le resta una real autonomía, con riesgo de sesgo en los informes—; y 5) lo establecido en la DH, específicamente sobre independencia, para lo que cita el artículo 22, que exige declaración de conflictos de interés en el protocolo; el 23, que indica que para que exista transparencia en el funcionamiento de los CEI debe haber independencia de investigadores, patrocinadores y de cualquier influencia; y el artículo 35, que exige incluir la declaración de conflicto de interés en las publicaciones.
Por otra parte, Ovalle (Ovalle, 2017, pp. 61-62) concluye que en la investigación clínica, financiada por la industria farmacéutica, se observa conflictividad entre los valores epistemológicos relacionados con el conocimiento, los del paciente que busca mejoría de la salud, y los de la industria, afines con temas económicos. Lo anterior es reforzado por las normas de BPC, con una orientación que incluye lo económico, lo epistemológico y, por último lo moral, que según Ovalle tratan de manera tangencial. A esto, se suma que en algunos países las agencias reguladoras se convierten en aliadas de los patrocinadores, se orientan en la eficiencia y la gestión de aprobación de estudios bajo las guías de BPC, con riesgo de laxitud en los procesos. Estas conclusiones de la investigación nos muestran riesgos importantes en el compromiso de la independencia de los CEI, por presiones indirectas de los patrocinadores, apoyados por las BPC y los entes reguladores.
Miranda, (2006, pp. 142-143) en el artículo Comités de ética de investigación en humanos: una experiencia colombiana, en la introducción, hace referencia a la publicación del Washington post, en 2000, The Body Hunters, en la que se denuncian investigaciones realizadas en países pobres por laboratorios farmacéuticos y universidades de los Estados Unidos, con cuestionamientos éticos, que se aprovechaban de regulaciones y sistemas de evaluación ética débil. La autora indica que como respuesta a estos problemas se ha tenido que fortalecer la ética en investigación en Latinoamérica desde los años noventa, lo que se refleja en la evolución legal y normativa en el tema, que incluye a los CEI, sobre los que destaca la importancia de su competencia e independencia. En este artículo, igualmente, se presentan algunos resultados del estudio publicado con Palma y Jaramillo (2006), el cual se comenta a continuación.
En 2003 Miranda, Palma y Jaramillo realizaron un estudio en Colombia sobre CEI (Miranda et al., 2006), en el cual, los investigadores aplicaron una encuesta a 26 comités a nivel nacional, de 30 CEI seleccionados de 280 grupos de investigación en humanos que se presentaron a la convocatoria de Colciencias 2002. En esta investigación evaluaron la composición, normas, multi y pluri disciplinariedad de los miembros de los comités, y exploraron la independencia de los CEI a través de dos preguntas: la participación de un miembro de la comunidad en el comité, con un resultado afirmativo del 23% de los encuestados y la presencia de un miembro independiente, requisito que cumplen el 40% de los CEI. En la discusión, los autores afirman que no hay independencia de los miembros de los comités con relación a la institución a la que pertenecen, sin que hayan llegado a conclusiones de fondo sobre este aspecto.
Outomuro, en un artículo de reflexión sobre el estado de la ética en Argentina, publicado en 2004 (pp. 90-91), resalta el papel de los CEI y su independencia dentro de las cinco estrategias innovadoras en ética en investigación, organismos que deben distinguirse claramente de los comités de ética clínica (CEC) por sus funciones diferenciales, por lo propone denominarlos “CIEI (Comité Independiente de Ética en Investigación)” (p. 90), los cuales deben ser auditados por pares, mediante modelos cruzados. Sobre la independencia, la autora es enfática en manifestar que las investigaciones realizadas en una institución no deberían ser evaluadas por el comité de la misma institución, debido a que no está libre de conflictos de interés. Como complemento a lo anterior, propone como innovación, que los CIEIS sean los encargados de otorgar certificados de calidad bioética a los trabajos de investigación, a los que propone denominar “Certificados de Conformidad Bioética” (p. 91), necesarios para la presentación en congresos y publicaciones, con el respaldo de instituciones de nombre y tradición en investigación.
Arango-Bayer en 2013 (pp. 35-49), en el capítulo Los comités de ética en investigación en las universidades: “¿verdugos, víctimas o aliados de los estudiantes investigadores? de la obra Retos y dilemas de los comités de ética en investigación, se refiere a que la independencia de los comités se puede afectar por la participación de directivas de las instituciones en los CEI como miembros, la vinculación de los miembros a la institución, las presiones de investigadores pares institucionales y de los estudiantes, así como la posibilidad de conflictos de interés, por lo que recomienda que las directivas de las instituciones den apoyo a los CEI a través de políticas de investigación que fomenten procedimientos, la definición de normas técnicas que involucren a los CEI, que oficialicen el respaldo a la independencia del comité, se asigne presupuesto de funcionamiento, procesos de selección de miembros idóneos sin conflictos de interés y capacitación de investigadores y estudiantes en bioética.
3. DISCUSIÓN Y CONCLUSIONES
La reflexión sobre la independencia de los CEI requiere un paso a paso metódico que incluye el análisis de los conceptos a tratar, por lo que iniciamos la discusión con una pregunta que genera controversia, especialmente en los círculos dedicados a estudiar y pensar sobre la bioética: ¿los CEI son de ética o de bioética? Sobre esta cuestión, luego de revisar las diferentes definiciones e interpretaciones de los CEI, concluimos que son de bioética y que hacen parte de uno de los cuatro tipos de comités de bioética definidos por la UNESCO (2005;2006).
Para complementar esta precisión, retomo algunos de los autores analizados, para destacar que la bioética hace referencia a una respuesta evolutiva de la ética, a los cambios y transformaciones que han traído los avances tecno científicos, producto de la investigación en ciencias biológicas, los cuales han hecho que el hombre piense diferente sobre la vida, sobre la muerte, sobre los valores, sobre lo bueno y lo malo del desarrollo de nuevas tecnologías y conocimientos en genómica, biología molecular, bioingeniería, medicina, etc. (González, 2017;Hottois, 2007). La ética, está relacionada con aspectos jurídicos y deontológicos, la bioética introduce la reflexión, que revisa las consecuencias, así como su prevención y corrección (Ovalle, 2017).
Para continuar este proceso reflexivo, es necesario comprender cuál es la esencia y la misión de los comités, para lo que podemos tomar y disecar varias definiciones referenciadas en el presente documento (Maya, 2013;OMS, 2009;Ovalle, 2017;Riba y Peñataro, 2013;UNESCO, 2005), de las que surgen los términos grupo de personas, multi, pluri e interdisciplinario, independiente, aspectos éticos, evaluación, respeto, sujetos, participantes en investigaciones, calidad, daño, dignidad humana, protección y protocolos. Con estas palabras, podemos construir una definición que incluya la mayoría, en la cual, como hemos visto, no puede faltar la categoría independencia, por lo que propongo la siguiente definición: Los CEI son organismos multi, pluri e interdisciplinarios, encargados de evaluar los proyectos de investigación en salud con independencia y autonomía, para proteger a los individuos o seres involucrados en las investigaciones, prevenir daños físicos, psicológicos o morales, garantizar el beneficio de los sujetos, el respeto de la dignidad humana y la calidad de los estudios, con responsabilidad, bajo un marco bioético y de integridad científica.
Luego de la reflexión elaborada sobre la independencia de los comités de ética en investigación (CEI), categoría definida y tratada en cada una de las secciones del presente artículo, podemos confirmar que es un elemento fundamental de los comités, característica necesaria para que puedan desarrollar de manera plena sus funciones misionales de protección de los individuos que participan en las investigaciones en ciencias de la salud, de evitarles daño en su integridad física, psicológica y moral, de propender por su beneficio y ser garantes de las buenas prácticas bioéticas en los proyectos de investigación en salud.
La independencia es tan importante para el desempeño de los CEI, que en esto coinciden las diferentes organizaciones internacionales consideradas como referentes de ética en investigación en salud en el mundo, como la UNESCO (2005;2006), la OMS (2009), la OPS (2012), la AMA (2013), las disposiciones legales en Colombia relacionadas con ética en investigación en salud (Ministerio de la Protección Social, 2008;Ministerio de Salud, 1993), así como destacados autores nacionales e internacionales (Hottois, 2007;Maya, 2013;Outomuro, 2004;Ovalle, 2017;Riba y Peñataro, 2013).
Al profundizar en el estudio de la independencia, se adicionaron dos categorías sobre las que se concluye pueden ser utilizadas como sinónimos, la autonomía y la libertad (Real Academia Española, 2001a;2001b), dado que son términos cuya esencia es ser valores que no admiten la intervención externa o ajena, la dependencia de otros, la subordinación a presiones indebidas, la coerción, lo cual hace que se piense, delibere y actué con libertad, con convicción, autonomía, imparcialidad y espontaneidad (Ferrater, 1964a,1964b;J. C. Tealdi, 2008), son palabras simples con un significado poderoso (Day, 1995). Un CEI sin autonomía, sin libertad e independencia, es un organismo sesgado, que se desvía de su razón de ser, lo cual no es conveniente para la investigación, los investigadores, los pacientes y las instituciones, actores que contempla la Declaración de Helsinki al hablar de la independencia de los CEI (AMM, 2013).
Aunque independencia, libertad y autonomía son sinónimos, la definición de cada palabra nos aporta diferencias y componentes que permiten comprender mejor el concepto de independencia, como debe aplicarse a los CEI. La independencia, se relaciona con la no subordinación, la no intervención externa; la libertad incluye posibilidad de elección voluntaria, la opción de diversidad de formas de pensar, sin coerción, sin ataduras; y la autonomía, nos aporta la autogestión, el funcionamiento por sí mismo, las normas propias orientadoras y la responsabilidad. Actuar con independencia, autonomía y libertad, no significa desacatar o desobedecer normas, no significa anarquía, significa actuar con criterio propio, con responsabilidad, sin presiones externas, con una orientación hacia el bien y el respeto de la dignidad humana, por la persona, las comunidades y el medio ambiente.
Los cuatro principios de ética biomédica propuestos por Beauchamp y Childress (1999), el respeto por la autonomía, la no-maleficencia, la beneficencia y la justicia nos proporcionan un marco bioético útil para reflexionar sobre la independencia, para lo cual podemos tener dos formas de enfocar el problema, una desde los CEI como organismos que buscan proteger los principios en beneficio de los sujetos, la segunda, mediante el uso de los principios para analizar cómo se puede vulnerar o reforzar la independencia de los comités, para que tengan libertad al deliberar, decidir y actuar en pro del beneficio de los participantes de las investigaciones. Los cuatro principios tienen relación con la independencia, ya sea positiva o negativamente, afectándola o reforzándola. Inadecuadas interpretaciones de los principios de autonomía y justicia pueden interferir con la independencia, mientras que la protección de los sujetos y la aplicación de los principios de no-maleficencia y beneficencia pueden ser fuertes argumentos para evitar influencias indebidas que afecten un funcionamiento independiente y responsable de los CEI.
En este ejercicio reflexivo, apoyado en los principios, se encontró que se pueden presentar conflictos entre los mismos, al igual que cuando se aplica el principialismo para el análisis y resolución de casos en la práctica médica o en la investigación clínica, por lo que es útil aplicar las recomendaciones de los autores para resolverlos (Beauchamp y Childress, 1999, pp. 24-33), mediante la aplicación de la especificación y la ponderación, métodos que permiten mejores decisiones en bioética mediante el uso de los principios.
Sin embargo, al hacer el ejercicio con los principios de Beauchamp y Childress, se observó que este debía complementarse para entender y resolver los conflictos entre principios, por lo que se incorporó al análisis reflexivo la ética convergente, según la propuesta de Maliandi y Thüer (2008), en la que se nos presentan los principios cardinales como una analogía a los de Beauchamp y Childress, bajo un concepto que admite la dinámica de la conflictividad, la divergencia y la convergencia, que propone seis tipos de conflictos entre principios, todos presentes cuando se analiza la independencia de los CEI. Para el abordaje de este tópico se propuso un sistema de relaciones que incluye alrededor de los comités a los investigadores, financiadores —públicos y privados—, a las instituciones relacionadas con la investigación, a las entidades reguladoras y de control, las cuales se apoyan en normas legales, de buenas prácticas clínicas y otras recomendaciones bioéticas.
Del mapa de conflictos entre los principios cardinales propuestos por Maliandi y Thüer (2008, pp. 115-147), homologables a los de Beauchamp y Childress (1999, p. 34), como se puede observar en los paréntesis —Universalidad (Justicia), Conservación (No Maleficencia), Individualidad (Respeto por la autonomía) y Realización (Beneficencia)—, los conflictos sincrónico, entre justicia y autonomía, y el cruzado con conflicto entre justicia y beneficencia pueden ser quizás los que más pueden afectar la independencia de los CEI, debido a que con frecuencia los financiadores y los investigadores, por temas presupuestales, pueden afectar los estudios e influir en los CEI bajo argumentos relacionados con la viabilidad de los estudios. La comprensión de esta conflictividad permite que se detecte el riesgo de presiones indebidas a los CEI que puedan afectar su independencia, y se logren medidas que garanticen el funcionamiento de los comités con transparencia, con pleno ejercicio de la autonomía y el uso de la libertad para analizar, deliberar, tomar decisiones y actuar.
Al revisar lo presentado por otros autores, se encontraron formas de ver la independencia que permiten comprenderla mejor, de entender variables que entran en juego con la autonomía de los CEI, que no son tan claras a simple vista pero que son importantes, como el papel de las BPC y los entes de control. Los cuales permiten verificar la hipótesis de que la independencia de los CEI no se puede garantizar totalmente y que con frecuencia se ve comprometida por presiones indebidas de terceros, relacionados con el proceso, las cuales pueden ser sutiles y pasar inadvertidas, lo que nos da herramientas para tomar o plantear propuestas innovadoras que permitan garantizar la independencia de los CEI, lo cual trae beneficios para la investigación en ciencias de la salud, los actores relacionados y para la comunidad en general.
Luego de la revisión de la literatura bioética y analizar los elementos que aportan los diferentes autores y organismos internacionales, referentes en salud y bioética, sobre la independencia de los CEI (Arango-Bayer, 2008,2013;Hottois, 2007;Miranda, 2006;Miranda et al., 2006;Outomuro, 2004;Ovalle, 2017), se confirma la tesis propuesta, que la independencia es un elemento indispensable en los comités que no es posible garantizar totalmente, debido a que son múltiples los agentes, factores y variables que inciden en ella y la vulneran. Entre estos tenemos: 1) los patrocinadores de los estudios —donde la industria farmacéutica juega un papel de gran importancia— que buscan resultados comerciales y eficiencia; 2) los investigadores y las instituciones a las que pertenecen, interesados en la producción científica, la publicación en revistas reconocidas y mejorar su posicionamiento bibliométrico; 3) las revistas y editoriales científicas, que necesitan publicar; 4) los pacientes y sus agremiaciones, interesados en obtener beneficios terapéuticos y respuestas a sus enfermedades y dolencias; 5) los entes reguladores que buscan resultados y cumplimiento de metas, que se basan en las normas de buenas prácticas clínicas (BPC), las cuales tienen un sesgo orientado hacia la eficiencia, que con frecuencia busca favorecer a los patrocinadores; 6) las organizaciones internacionales, que pueden ser sometidas a presiones multilaterales que generan modificaciones en las normas y guías; y 7) los CEI, que pueden financiarse de los pagos realizados por los investigadores para la evaluación de sus proyectos, conformándose una relación proveedor de servicio-cliente.
Todo lo anterior, sumado a las competencias, calidad e idoneidad de los miembros de los CEI, que pueden tener conflictos de interés evidentes o que no son fácilmente detectables, que tienen relaciones laborales o contractuales con las instituciones a las que pertenece el comité, que hacen parte de organizaciones científicas, sociales, políticas o religiosas que pueden influir en su autonomía, independencia y libertad de juicio.
Además de garantizar una composición del CEI equilibrada, multi y pluridisciplinaria, con miembros independientes a las instituciones, la propuesta innovadora de Outomuro (2004, pp. 90-91), de que los proyectos no sean evaluados por los CEI de las instituciones en las que se realizan la investigaciones, es interesante para garantizar la independencia del comité. Sin embargo, esto no la legitima totalmente, debido a que pueden existir conflictos de interés, algunos de los cuales pueden pasar inadvertidos, tales como miembros del CEI externo con relación con los investigadores, con competidores en temas científicos, con financiadores y con entidades interesadas en los resultados de los estudios. Es necesario recordar que, aunque el altruismo es algo con lo que se identifica la mayor parte del gremio científico, este no está libre de celos, intereses intelectuales y necesidad de poder. Por otra parte, esta propuesta tiene inconvenientes logísticos que pueden producir demoras en las evaluaciones de protocolos, dificultades para realizar seguimientos cercanos y generar relaciones cliente-proveedor entre las instituciones o equipos contratantes y los CEI externos, lo cual igualmente compromete la independencia de los CEI.
A pesar de que la independencia es un tema central, que se menciona sin falta cuando se define y analizan los CEI, fue llamativo encontrar que adicionalmente a los que clásicamente tratan normas como la DH, las disposiciones legales y las guías de la UNESCO, la OMS y la OPS, no es frecuente la literatura que trate a profundidad esta categoría, considerada unánimemente fundamental para los CEI, lo que se considera una oportunidad para continuar su estudio con la generación de propuestas que la fortalezcan.
La presente reflexión es una aproximación al concepto de independencia que deben tener los comités de investigación, que puede ser complementada con una revisión sistemática o una investigación que incluya el concepto de investigadores de las diferentes regiones del mundo, que recoja ideas adicionales sobre estrategias para proteger la independencia y, de esta manera, se aporte a los procesos de investigación científica en salud, al beneficio y la protección a los sujetos incluidos en las investigaciones y a la comunidad en general.
Referencias
Aidenbaum, W. L. (2011). Herein of Scandal and Advancement: A Chronicle of Human Experimentation in the United States. Harvard University’s DASH repository. Recuperado de https://dash.harvard.edu/handle/1/8589349
Arango, G. (2008). Los Comités de ética de la investigación. Objetivos, funcionamiento y principios que buscan proteger. Investigación en Enfermería: Imagen y Desarrollo, 10(1), 9-12. Recuperado de https://revistas.javeriana.edu.co/index.php/imagenydesarrollo/article/view/1593/1017
Arango, G. (2013). Los comités de ética en investigación en las universidades: ¿verdugos, victimas o aliados de los estudiantes investigadores? En A. Vélez, A. Ruiz, y M. Torres (Eds.), Retos y dilemas de los comités de ética en investigación (pp. 35-49). Bogotá: Editorial Universidad del Rosario.
Asociación Médica Mundial (AMM). (2013). Declaración de Helsinki de la AMM - Principios éticos para las investigaciones médicas en seres humanos. Adoptada por la 64a. Asamblea General, Fortaleza, Brasil, octubre 2013. Recuperado de https://www.wma.net/es/policies-post/declaracion-de-helsinki-de-la-amm-principios-eticos-para-las-investigaciones-medicas-en-seres-humanos/
Beauchamp, T., y Childress, J. (1999). Principios de Ética Biomédica. Barcelona: MASSON.
Boccardo, P. (2016). A más de una década de la adopción de la declaración universal de bioética y derechos humanos de la UNESCO. Revista Colombiana de Bioética, 11(2), 8-23.
Consejo de Organizaciones Internacionales de las Ciencias Médicas (OMS). (2016). Pautas éticas internacionales para la investigación relacionada con la salud con seres humanos. Ginebra: OPS/CIOMS.
Day, R. A. (1995). Cómo escribir y publicar trabajos científicos. Washington, D.C., EUA: The Oryx Press.
Donda, C. (2008). Comunitarismo e individualismo. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 20-22). Bogotá: UNESCO – Universidad Nacional de Colombia.
Ferrater, J. (1964a). Diccionario de Filosofía. Tomo I. A-K. Buenos Aires: Editorial Sudamericana.
Ferrater, J. (1964b). Diccionario de Filosofía. Tomo II. L-Z. Buenos Aires: Montecasino.
Fortes, C. (2008). Sistemas de revisión ética. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 363-365). Bogotá: UNESCO – Universidad Nacional de Colombia.
Garrafa, V. (2008). Ética y política. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 531-533). Bogotá: UNESCO – Universidad Nacional de Colombia.
González, J. (2008a). Dignidad humana. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 277-278). Bogotá: UNESCO – Universidad Nacional de Colombia.
González, J. (2008b). Valores éticos. En J. Tealdi (Ed.), Diccionario Latinoamercano de Bioética (pp. 129-130). Bogotá: UNESCO – Universidad Nacional de Colombia.
González, J. (2017). Bíos. El cuerpo del alma y el alma del cuerpo. Ciudad de México: Fondo Cultura Económica, Universidad Nacional Autónoma de México.
Haslam, N., Loughnan, S., y Perry, G. (2014). Meta-Milgram: an empirical synthesis of the obedience experiments. PLoS One, 9(4), e93927. doi:10.1371/journal.pone.0093927
Hottois, G. (2007). ¿Qué es la bioética? Bogotá, D. C., Colombia: Universidad El Bosque.
Kant, I. (1994). Respuesta a la pregunta: ¿qué es la ilustración? (R. Jaramillo, Trad.). Revista Colombiana de Psicología, (3), 7-10.
Kim, W. O. (2012). Institutional review board (IRB) and ethical issues in clinical research. Korean Journal of Anesthesiology, 62(1), 3-12. doi:10.4097/kjae.2012.62.1.3
Maliandi, R., y Thüer, O. (2008). Teoría y Praxis de los Principios Bioéticos. Buenos Aires: Ediciones de la UNLa.
Maya, J. (2013). Comités de ética en investigación: generalidades. En A. Vélez, A. Ruíz, y M. Torres (Eds.), Retos y dilemas de los comités de ética en investigación (pp. 1-10). Bogotá: Editorial Universidad del Rosario.
Miranda, M. (2006). Comités de ética de investigación en humanos: una experiencia colombiana. Revista Colombiana de Bioética, 1(1), 141-148.
Miranda, M., Palma, G., y Jaramillo, E. (2006). Comités de ética en investigación en humanos: el desafio de su fortalecimiento en Colombia. Biomédica, 26(1), 138-144. doi:10.7705/biomedica.v26i1.1402
Mukherjee, S. (2017). El gen: Una historia personal. Bogotá, D.C., Colombia: Penguin Random House Grupo Editorial España.
National Commission for the Protection of Human Subjects of Biomedical and Behavioral Research. (1979). The Belmont Report. Ethical Principles and Guidelines for the Protection of Human Subjects of Research. Recuperado de https://www.hhs.gov/ohrp/regulations-and-policy/belmont-report/read-the-belmont-report/index.html
Organización Panamericana de la Salud y Organización Mundial de la Salud (OPS/OMS). (2012). Pautas y orientación operativa para la revisión ética de la investigación en salud con seres humanos. Washington, DC: OPS.
Outomuro, D. (2004). Reflexiones sobre el estado actual de la ética en investigación en Argentina. Acta bioethica, 10(1), 81-94.
Ovalle, C. (2015). Relatoría Mesa 5. Comités de ética y bioética en investigación. En D. Duque (Ed.), Diálogos Nacionales sobre Ética de la Investigación. Memorias 2013-2014 (pp. 76-78). Bogotá: Panamericana Formas y Impresos.
Ovalle, C. (2017). Investigación clínica multinacional: hegemonía que amenaza el carácter bioético en Comités de Ética en Investigación. Revista Redbioética/UNESCO, 8(1), 48-64.
Real Academia Española. (2001a). Diccionario de la Lengua Española (22a Ed., Vol. a/g). Madrid: Editorial Espasa Calpe.
Real Academia Española. (2001b). Diccionario de la Lengua Española (22a Ed., Vol. h/z). Madrid: Editorial Espasa Calpe.
Resnik, D. (2018). Research Ethics Timeline (1932-Present). Recuperado de https://www.niehs.nih.gov/research/resources/bioethics/timeline/index.cfm
Resolución 2378 de 2008: Por la cual se adoptan las Buenas Prácticas Clínicas para las instituciones que conducen investigación con medicamentos en seres humanos. Ministerio de Protección Social (junio 27 de 2008).
Resolución 8430 de 1993: Por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud. Ministerio de Salud (4 de octubre de 1993).
Riba, N., y Peñataro, J. (2013). La labor del Comité de Ética de Investigación en los ensayos clínicos. Lo que es y lo que debería ser. En R. Dal-Ré, X. Carné, y D. Gracia (Eds.), Luces y sombras de la investigación clinica (pp. 113-126). Madrid: Triacastela.
Sass, H. M. (2007). Fritz Jahr's 1927 concept of bioethics. Kennedy Institute of Ethics Journal, 17(4), 279-295.
Shuster, E. (1997). Fifty Years Later: The Significance of the Nuremberg Code. The New England Journal of Medicine, 337(20), 1436-1440. doi:10.1056/nejm199711133372006
Steneck, N. H., Mayer, T., Anderson, M. S., y Kleinert, S. (2017). The origin, objectives, and evolution of the World Conferences on Research Integrity. In L. C. Gundersen (Ed.), Scientific Integrity and Ethics in the Geosciences (1th Ed., Special Publications 73). American Geophysical Union, John Wiley y Sons, Inc..
Sugawara, Y., Tanimoto, T., Miyagawa, S., Murakami, M., Tsuya, A., Tanaka, A., Kami, M., y Narimatsu, H. (2017). Scientific Misconduct and Social Media: Role of Twitter in the Stimulus Triggered Acquisition of Pluripotency Cells Scandal. Journal of Medical Internet Research, 19(2), e57. doi:10.2196/jmir.6706
Tealdi, J. (2008). Diccionario Latinoamericano de Bioética. Bogotá: UNESCO – Universidad Nacional de Colombia.
Tealdi, J. (2008a). Bioética de los Derechos Humanos. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 177-180). Bogotá: UNESCO – Universidad Nacional de Colombia.
Tealdi, J. (2008b). Dignidad humana. En J. Tealdi (Ed.), Diccionario Latinoaméricano de Bioética (pp. 274-277). Bogotá: UNESCO – Universidad Nacional de Colombia.
Tealdi, J. (2008c). Integridad. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 333-334). Bogotá: UNESCO – Universidad Nacional de Colombia.
UNESCO. (2005). Guía No 1.Creación de comités de bioética. París: UNESCO.
UNESCO. (2006). Guía No. 2. Funcionamiento de los comités de bioética: procedimentos y políticas. París: UNESCO.
Vázquez, R. (2008). Ponderación de principios éticos. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 171-173). Bogotá: UNESCO – Universidad Nacional de Colombia.
Vidal, S. (2008). Comités de ética de la investigación. En J. Tealdi (Ed.), Diccionario Latinoamericano de Bioética (pp. 366-369). Bogotá: UNESCO – Universidad Nacional de Colombia.
Weil Parodi, W. (2015). Sobre los principios éticos recogidos en las pautas del Consejo de organizaciones internacionales de las ciencias médicas (CIOMS). Un análisis acerca de su aplicación a la realidad de la investigación en Chile. Revista Clínica de Periodoncia, Implantología y Rehabilitación Oral, 8(3), 256-259. doi:10.1016/j.piro.2015.09.008
Wierzba, S. (2008). Consentimiento 3. Voluntad. En J. Tealdi (Ed.), Diccionario Latinoaméricano de Bioética (pp. 219-221). Bogotá: UNESCO – Universidad Nacional de Colombia.
World Health Organization (WHO). (2002). Handbook for Good Clinical Research Practice (GCP). Guidance for implementation. Geneva: WHO.
World Health Organization (WHO). (2009). Research ethics committees. Basic concepts for capacity-building. Geneva, Switzerland: WHO.
World Medical Association (WMA). (1964). Declaration of Helsinki. Recommendations guiding doctors in clinical research. Adopted by the 18th World Medical Assembly, Helsinki, Finland, June 1964 [versión Adobe Acrobat Reader]. Recuperado de https://www.wma.net/wp-content/uploads/2018/07/DoH-Jun1964.pdf
World Medical Association (WMA). (1975). Declaration of Helsinki. Recommendations guiding medical doctors in biomedical research involving human subjects. Adopted by the 18th World Medical Assembly, Helsinki, Finland, June 1964and as revised by the 29th World Medical Assembly, Tokyo, Japan, October 1975 [versión Adobe Acrobat Reader]. Recuperado de https://www.wma.net/wp-content/uploads/2016/11/DoH-Oct1975.pdf
Yan, E. G., y Munir, K. M. (2004). Regulatory and ethical principles in research involving children and individuals with developmental disabilities. Ethics y Behavior, 14(1), 31-49. doi:10.1207/s15327019eb1401_3
Notas
Notas de autor
Enlace alternativo
https://revistas.unbosque.edu.co/index.php/RCB/article/view/2429/2061 (pdf)